Die inhalative Antibiotika-Therapie ist bei Patienten mit Lungeninfektionen das Mittel der Wahl: Das Medikament gelangt direkt an den Infektionsort, wodurch höhere Dosierungen bei geringerer systemischer Belastung des Körpers eingesetzt werden können. Für die Entwicklung inhalativer Medikamente ist es essenziell zu prüfen, ob die Substanzen nach der Verneblung noch wirksam sind und welche Formulierung am effektivsten ist.
Die Arbeitsgruppe Mikrobiologie und Infektion entwickelt deshalb am Beispiel von Pseudomonas aeruginosa Biofilm-Modelle, um neue therapeutische Strategien präklinisch zu prüfen.
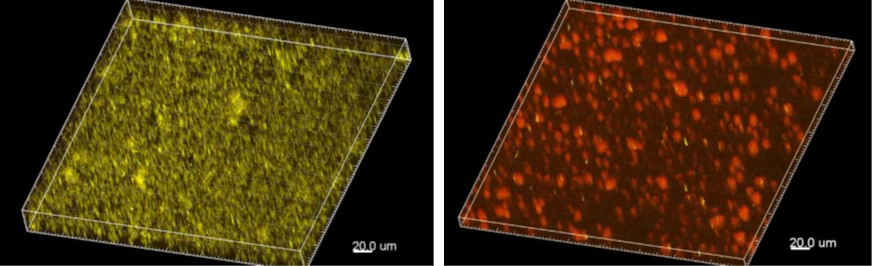
Um möglichst früh während der Medikamentenentwicklung eine gute Vorhersage für die Wirksamkeit von inhalativen Antibiotika gegen Biofilm-assoziierte Infektionen treffen zu können, haben ITEM-Wissenschaftler ein In-vitro-System zur Exposition von bakteriellen Biofilmen gegenüber inhalierbaren Antibiotika aufgebaut. Biofilme des Bakteriums Pseudomonas aeruginosa, einem typischen »Problemkeim« bei Lungeninfektionen, werden dafür in vitro angezüchtet. Als Biofilm weisen die Keime eine stark erhöhte Resistenz gegen Antibiotika auf, wodurch sich die Wirksamkeit von Medikamenten für biofilm-assoziierte Infektionen deutlich besser vorhersagen lässt als durch die klassischen mikrobiologischen Tests.
Über ein am Fraunhofer ITEM entwickeltes Expositionssystemprit-systems können Substanzen auf die Biofilme »vernebelt« und die wirksame Dosis ermittelt werden. Dieses System kann zukünftig verstärkt zur vergleichenden Prüfung neuer inhalativer Formulierungen bzw. Carrier-Systeme genutzt werden, wenn es darum geht vorherzusagen, welche Wirkstoffkombination die Biofilm-Schutzhülle am besten durchbricht und die Erreger am effektivsten trifft.
Unsere Forschungsergebnisse zum Einfluss des menschlichen Mucus auf den Biofilm und dessen Ansprechen auf Antibiotikatherapien wurden im »Journal of Antimicrobial Chemotherapy« veröffentlicht.
 Fraunhofer-Institut für Toxikologie und Experimentelle Medizin
Fraunhofer-Institut für Toxikologie und Experimentelle Medizin